Pärak (ladina pärak) on ava seedetrakti lõpus. Pärakuga seotud vaevused - pärasoole sügelus, valu pärakus või hemorroidid, alahindavad ja varjavad patsiendid nii pere kui ka arstide eest. See on tõsine viga - kui see avastatakse varem, on neid tavaliselt lihtsam ravida. Kuidas on pärasoole ülesehitus ja millised on selle funktsioonid? Mis on päraku haigused?
Sisukord
- Päraku ehitus
- Anaalfunktsioonid
- Päraku haigused: sümptomid
- Päraku haigused: diagnoos
- Pärasoolehaigused: fekaalipidamatus
- Päraku veenilaiendid - hemorroidid (hemorroidiaalne haigus, hemorroidid)
- Perianaalne abstsess
- Päraku fistul
- Päraku lõhe
- Päraku sügelus
- Rektaalne prolaps, rektaalne prolaps
- Kondüloomid
- Päraku vähk
Pärak (lad. pärak), nagu iga teine seedesüsteemi osa, võib põhjustada palju vaevusi, kuid oma asukoha ja funktsiooni tõttu ei räägi nii noored kui ka vanad patsiendid neist sageli.
Patsiendid küsivad spetsialisti nõuandeid haiguse kaugelearenenud staadiumis, kui nad ei suuda ise toime tulla tülikate vaevustega, mis takistavad nende igapäevast elu ja vähendavad oluliselt selle mugavust.
Paljudel juhtudel määrab haiguse raskusastme, kas on vaja operatsiooni teha või kas sümptomeid saab konservatiivse ravi ja farmakoteraapia abil vähendada.
Seetõttu on nii oluline mitte probleemi alahinnata ja häirivatest sümptomitest arstile teatada.
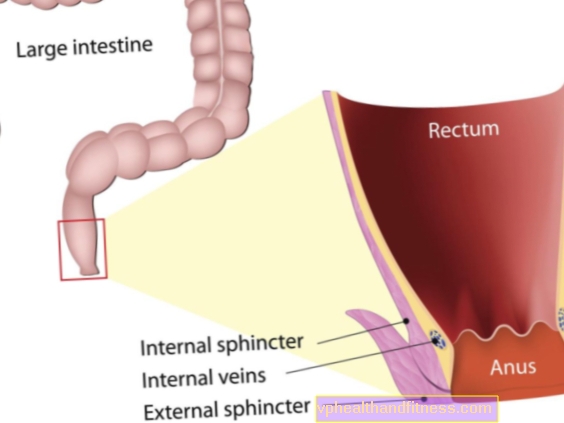
Päraku ehitus
Anaalkanal on umbes 3-4 cm pikkune seedetrakti osa. Selles on kaks peamist lihast:
- silelihastest sisemine päraku sulgurlihas, mis tegutseb inimese tahtest sõltumatult - pärakanali pinge ja puhkesurve sõltuvad selle tõhusast toimimisest, seetõttu mängib see väljaheite hoidmisel võtmerolli
- välimine päraku sulgurlihas on valmistatud ümmargusest vöötlihasest, mis on inimese kontrolli all ja töötab vastavalt tema tahtele
Anaalfunktsioonid
Pärasool, pärakanal ja pärak on inimese seedetrakti viimane segment. Anus tänu oma struktuurile võimaldab teil säilitada ja väljaheiteid oma äranägemise järgi, samuti peatada gaasi läbimine.
Päraku haigused: sümptomid
Pärakuhäirete kõige sagedamini teatatud sümptomid võib jagada kahte kategooriasse, millest üks on defekatsioonihäired ja teised kohalikud sümptomid.
Defekatsiooniga seotud probleemidest eristatakse järgmist:
- fekaalipidamatus
- krooniline kõhukinnisus (need võivad olla põhjustatud aeglasest sooletranspordist, samuti päraku enda ja vaagnapõhjalihaste ebanormaalsest funktsioonist)
Kohalike vaevuste hulka kuuluvad:
- valu päraku ümbruses, mis on pidevalt roojamise ajal või pärast seda
- pehmete kudede turse
- verejooks
Patsiendid on sageli nende sümptomite pärast mures ja on sageli põhjuseks oma perearsti jälgimisele.
Päraku haigused: diagnoos
Patsient, kes märkab muutusi või tunneb pärakust tülikaid vaevusi, otsustab sageli üldarsti kiiresti külastada.
Pärast patsiendi ärakuulamist ja tema muredega tutvumist viib arst läbi füüsilise läbivaatuse.
See koosneb perineumi ja rektaalse uuringu hoolikast uurimisest.
Sellise uuringu läbiviimiseks peaks patsient lamama vasakul küljel või võtma põlve-küünarnuki asendi.
Muuhulgas hinnatakse anaalkanali pikkust, päraku sulgurlihaste lihastoonust ja soolestiku sisu.
Proktoloogiline uuring võimaldab hinnata muutusi, mis toimuvad ainult umbes 7-8 cm kaugusel päraku servast.
Soolelimaskesta vaatamiseks ja vähktõve kahtlusega kudede histopatoloogiliste lõikude tegemiseks anoskoopia (uuring seisneb pärasoole otsa vaatamises spekuli abil) või sigmoidoskoopia (see on endoskoopiline uuring, mis võimaldab endoskoobi abil näha umbes 60 cm käärsoole viimasest lõigust) .
Pärasoole haigusi saab diagnoosida ka ultraheli, täpsemalt endosonograafia abil. Spetsiaalse pöörleva pea abil on võimalik hinnata mitte ainult päraku piirkonnas asuvaid kudesid ja elundeid, vaid ka päraku sulgurlihase struktuuri ja funktsiooni.
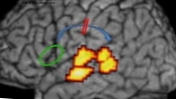
Arst, kes kahtlustab pärakus vähki, määrab spetsiaalsed pildistamistestid, sealhulgas kompuutertomograafia (CT) ja magnetresonantstomograafia (MRI).
Need võimaldavad hinnata mitte ainult haiguse arengut, vaid ka välistada või kinnitada kohalike ja piirkondlike lümfisõlmede metastaaside esinemist.
Kujutise diagnoosimine on oluline tegur prognoosi määramisel ja patsiendi edasise kirurgilise, farmakoloogilise või radioloogilise ravi üle otsuste langetamisel.
Pärasoolehaigused: fekaalipidamatus
Väljaheidete pidamatus on häiriv, piinlik vaevus, mis piirab oluliselt igapäevast toimimist ühiskonnas ja vähendab elukvaliteeti.
Fekaalipidamatust täheldatakse kõige sagedamini:
- eakad - kirjeldatakse, et sellist probleemi on koguni 60% eakatest
- inimesed, kellel on anaalse sulgurlihase lihased mehaaniliselt kahjustatud vigastuse tagajärjel (nt pärast sünnitust) või pärast operatsiooni selles piirkonnas
- inimesed, kellel on päraku sulgurlihase düsfunktsioon, mis on põhjustatud näiteks närvisüsteemi haigustest, nagu seljaaju vigastus, seljavigastus, hulgiskleroos, samuti seljaaju või ristluu sees paiknevate kasvajate areng
- inimesed, kes kurdavad düsesteesia ja pärasoole vastavuse üle
- pärasoole sulgurisse imbuvad inimesed pärasoole prolapsi, hemorroidide, põletikuliste soolehaiguste või neoplastiliste haiguste all
Fekaalipidamatuse ravis eristatakse kahte peamist ravimeetodit: konservatiivne ravi ja kirurgiline ravi:
- kõhulahtisuse ennetamine väljaheidete masside konsistentsi parandamiseks
- neuroloogiliste haiguste all kannatavatel inimestel võib ristluu piirkonda asetada spetsiaalse elektroodi, mille ülesandeks on stimuleerida seljaaju sakraalse osa närve
- kirurgiline protseduur pärakusulgurite lihaste rekonstrueerimiseks või asendussfinkteri loomiseks patsiendi enda kudede abil
Päraku veenilaiendid - hemorroidid (hemorroidiaalne haigus, hemorroidid)
Hemorroidid, st päraku veenilaiendid, on eendid, päraku ümbruse venoossete põimikute pikendused. Väärib märkimist, et need ei ole veenilaiendid (nagu alajäsemete veenilaienditel), vaid väljaulatuvad pärakupadjad.
Õigesti struktureeritud venoossed põimikud, mis ei ole laienenud, esinevad sünnist alates ja täidavad olulist funktsiooni - toetavad päraku kanali sulgemist.
On olemas sisemisi (kaasasündinud) ja väliseid hemorroidid.
Hemorroidoidset haigust saab diagnoosida, kui sõlmed on päraku serva suhtes paistes, suurenenud ja nihkunud.
Hemorroidoidne haigus on väga levinud, võib-olla kõige levinum päraku haigus. Hinnanguliselt kaebab üle poole elanikkonnast vähemalt kord elus hemorroididest tingitud vaevusi. Neid esineb palju sagedamini üle 50-aastastel inimestel.
- Hemorroidide põhjused
Hemorroidide teket mõjutavate tegurite hulgas on seisundeid, mis põhjustavad vere stagnatsiooni venoossetes põimikutes, takistavad selle väljavoolu ja põhjustavad vere kogunemist ja hüübimist anumas. Pärast hemorroidiaalse haiguse tekkimist on neil eelsoodumus:
- krooniline kõhukinnisus, mis põhjustab pärasoole tassi suurenenud rõhku
- väljaheidete edastamise pingutus
- madala jääk- ja rasvasisaldusega dieet, mis soodustab kõhukinnisust ja roojamisraskusi
- istuv eluviis
- rasedus, mis soodustab hemorroidide arengut hormoonide sidekoele lõõgastava toime, kõhukinnisuse ja lapse pea vaagnakoes esinemise tõttu.
- krooniline köha
- Hemorroidoidse haiguse sümptomid
Füsioloogiliselt esinevad hemorroidid igal inimesel ega põhjusta iseenesest mingeid sümptomeid. Sümptomid ilmnevad alles siis, kui veenipõimikutesse jäänud veri hüübib.
See suurendab nende mõõtmeid ja viib defekatsiooni ajal päraku serva poole. Patsiendid pöörduvad kõige sagedamini arsti poole, kuna nad jälgivad tualettpaberil väikest väljaheidet punast verd pärast väljaheidete läbimist.
Päraku veenilaienditega võib kaasneda ka sügelus ja põletav valu päraku piirkonnas, mis intensiivistub pärast roojamist.
Hemorroidoidne haigus on krooniline haigus, mis ei tähenda siiski, et see ei saaks põhjustada ägedaid tüsistusi, nagu tromboos väljaulatuvate veenilaiendite sees või massiline verejooks, mis nõuab kirurgi sekkumist haiglas.
- Hemorroidiaalse haiguse diagnoosimine
Helepunase vereliini ilmumine tualettpaberile teeb patsiente reeglina murelikuks ja on põhjus, miks nad perearsti poole pöörduvad. Pärast patsiendi ajaloo lugemist ja teatatud kaebuste kuulamist peaks arst patsiendi üle vaatama.
Uuring koosneb päraku piirkonna hoolikast kontrollimisest ja pärasoole uurimisest. Vaatamata hemorroidide diagnoosimisele tuleb patsient suunata endoskoopilisele uuringule (rektoskoopia, sigmoidoskoopia või kolonoskoopia), et välistada neoplastiline protsess, mis võib toimuda jämesooles.
- Hemorroidide ravi
Hemorroidide ravi sõltub suuresti nende suurusest ja haiguse raskusest Parksi skaalal. On hemorroidide konservatiivne ja kirurgiline ravi.
Konservatiivne ja sümptomaatiline ravi:
- kõhukinnisuse ennetamine
- füüsiliselt aktiivsetel inimestel kiireneb soolte läbipääs, seetõttu on kroonilise kõhukinnisuse all kannatavatel inimestel soovitatav istuvat eluviisi muuta
- Valu ja sügelus päraku ümbruses on patsientidele väga ebamugav, seetõttu on soovitatav kasutada aineid, millel on lokaalanesteetikumid, millel on põletikuvastased ja kokkutõmbavad omadused - nende hulka kuuluvad ravimküünlad, rektaalsed salvid, lahedad kompressid ja istumisvannid tammekoore või kummeli keetmisel.
- hemorroidide üle kaebavad patsiendid peaksid eriti hoolitsema päraku hügieeni eest ja pesema ennast pärast iga soole liikumist
Kirurgiline ravi:
- hemorroidide sidumine on protseduur, mis viiakse läbi arsti kabinetis. See seisneb verejooksu visualiseerimises anoskoopias ja spetsiaalse aparatuuri kasutamisel, tänu millele on võimalik kasvajale klamber panna. Kumm piirab verevoolu läbi laienenud venoosse põimiku, põhjustab isheemiat ja veenilaiendi nekroosi, mis spontaanselt 7-10 päeva pärast maha kukub.
- hemorroidide hävitamine on ravimeetod, mida kasutatakse konservatiivse ravi ebaefektiivsuse korral
- hemorroidide külmutamine (krüoteraapia)
- infrapuna fotokoagulatsioon
Kirurgia:
Kirurgiline ravi viiakse läbi Parki skaalal tülikate veritsussõlmede 3 ja 4 olemasolul, mis ei allu muudele ravimeetoditele või kui konservatiivse ja operatiivse ravi mõju ei ole rahuldav.
Alati tuleb meeles pidada, et hemorroidipadjad on füsioloogiliselt seotud väljaheidete ja gaaside hoidmise kontrollimisega ning nende uriinipidamatus on päraku piires tehtavate kirurgiliste protseduuride sagedane komplikatsioon.
Perianaalne abstsess
Päraku lähedal asuv abstsess on ümbritsevatest kudedest järsult piiritletud mädase sisuga reservuaar. Haigus mõjutab mehi 3 korda sagedamini kui naisi.
- Abstsesside põhjused
Päraku abstsess tuleneb krüptide (nina) ja päraku näärmete või naha bakteriaalsest nakatumisest. Aja jooksul leiab kogunev mädane sisu väljundi ja puruneb väljastpoolt, tekitades perianaalse fistuli pärakanalisse või nahale. Kõige tavalisemad mädanikke põhjustavad patogeenid hõlmavad jämesoolest pärinevaid baktereid, nagu näiteks E.coli, Bacteroides, fekaalne streptokokk või nahapinnalt pärinevad stafülokokid. Väärib märkimist, et korduvad päraku abstsessid võivad olla kroonilise põletikulise soolehaiguse, näiteks Crohni tõve esimene sümptom.
- Päraku abstsess: sümptomid
Peamised patsientide esitatud kaebused hõlmavad järgmist:
- tugev valu päraku piirkonnas, eriti tugevnenud istudes ja väljutades
- pehmete kudede turse, punetus ja soojus
- mädase sisu väljutamine pärakust
- palavik ja külmavärinad
- Päraku abstsess: uuringud
Rektaalse palpatsiooni korral on palpeeritav valulik, kõvastunud kahjustus. Paksenemine on ümbritsevatest pehmetest kudedest üsna järsult piiritletud ja pärast selle pressimist ilmub pärasoole fistuli suhu mädane sisu.
- Päraku abstsesside klassifikatsioon
Päraku abstsessid jagunevad vastavalt päraku sulgurlihase ja levator ani paiknemisele lihastele ja suhetele anaalseks, intersfinkteriaalseks, ishio-rektaalseks ja supraphaginoosseks abstsessiks. Valdav enamus, s.o umbes 60–70% abstsessidest on mädased anaaltankid.
- Perianaalsete abstsesside ravi
Perianaalseid abstsesse ravitakse kirurgiliselt. Pärast kohalikku tuimestust lõigatakse nahk mäda reservuaari kohale, mis võimaldab abstsessi tühjendada. Optimaalseks töötlemiseks on vaja drenaaži säilitada filtriga. Reeglina ei otsusta arst antibiootikumravi alustamist, piisab kirurgilisest ravist.
- Abstsesside tüsistused päraku ümbruses
Perianaalsete abstsesside kõige sagedasemad komplikatsioonid hõlmavad perianaalseid fistuleid, see tähendab ebanormaalseid ühendusi abstsessi ja päraku kanali või naha vahel, mille kaudu kahjustuse sisse kogunev mädane sisu pääseb.
- Perianaalne abstsess ja päraku fistul
Päraku fistul
Päraku fistul on ebanormaalne seos pärakanali ja naha vahel. See on kitsas, sirge või kaheharuline kanal koos granulatsioonikoega, mille kaudu nahapinnale voolab mädane või fekaalne sisu. Fistuli suu paikneb tavaliselt päraku lähedal, kuid on teatatud juhtumitest, kus naha avad paiknesid tuharatel, koksi kohal ja ka kubemes.
- Fistulite põhjused
Päraku fistulid on kõige sagedamini perianaalsete abstsesside komplikatsioon, kuid neid täheldatakse ka krooniliste põletikuliste soolehaiguste (nt Crohni tõbi, haavandiline koliit) või neoplastiliste haiguste käigus. Need võivad olla ka günekoloogiliste haiguste, samuti päraku ümbruses tehtavate haiguste kirurgilise ravi komplikatsioonid.
- Anaalse fistuli sümptomid
Peamised sümptomid, millest patsiendid teatasid oma esmatasandi arstile, on põletav valu päraku piirkonnas ja mädase või fekaalse sisu väljutamine naha avausest. Patsiendid kurdavad ka päraku ümbruse sügelust ja ebamugavustunnet.
- Anaalse fistuli diagnoosimine
Rektaalse palpimise ajal võib arst tunda fistulikanalit ja leida selle sisemise ava. Fistulikanali täpse kulgemise ja struktuuri uurimiseks viiakse läbi anoskoopiline uuring koos värvi samaaegse manustamisega selle välise ava kaudu. Samuti võib arst otsustada teha pildistamistesti, näiteks fistulograafia. See seisneb kontrastaine manustamises läbi fistulikanali välise ava ja seejärel röntgenpildi (röntgen) tegemisega.
- Anaalse fistuli klassifikatsioon
Perianaalsed fistulid jagunevad vastavalt nende käigule välise päraku sulgurlihase suhtes. Seal on intersfinkteriaalsed, transsfinkterilised, suphincterterilised ja sphincteridevälised fistulid. Meditsiinipraktikas on kõige sagedamini täheldatud sulgurlihase fistul.
- Anaalse fistuli ravi
Päraku fistuleid ravitakse kirurgiliselt ning protseduuri tüüp ja ulatus sõltub fistulikanali kulgemisest. Ravi koosneb fistuli kirurgilisest ekstsisioonist (fistulektoomia) või selle lahkamisest ja paranemise jätmisest (fistulotoomia). Oluline on fistuliväravad üles leida ja sulgeda või eemaldada.
Päraku lõhe
Pärakulõhe on kitsas pikisuunaline rebend anaalkanali limaskestas. Paljudel patsientidel kaasneb sellega sentinell-tükk, see tähendab naha välimine voldik. See asub pesa kõige madalamas osas.
Sõltuvalt prao asukohast päraku suhtes eristatakse tagumist ja eesmist lõhet. Palju sagedamini kirjeldatakse limaskesta defekti tagumise anaalkanali keskjoonel. Muutused võivad olla ägedad või kroonilised.
- Päraku lõhe: esinemine
Pärakulõhe on haigus, mis mõjutab peamiselt noori, vanuses 20-30 eluaastat, ja seda kirjeldatakse meestel veidi sagedamini kui naistel.
- Päraku lõhe: põhjused
Pärakulõhede põhjus pole teada, kuid arvatakse, et nende moodustumist mõjutavad kõhukinnisus ja päraku mehaanilised vigastused, mis tekivad suurenenud rõhu ajal.
Terav pärakulõhe tekib ootamatult ühe soole liikumise ja kõva väljaheite ajal.
Krooniline pärakulõhe (vastavalt kirjandusele on see vähemalt 6 nädalat kestev haavand) on superinfektsiooni ja püsiva põletiku tagajärg päraku piirkonnas.
- Pärakulõhe: sümptomid
Peamised kaebused, millest patsiendid teatasid, on terav, torkiv, põletav valu, mis ilmneb roojamise ajal ja kestab kuni mitu tundi pärast roojamist, samuti päraku sügelus ja rektaalne verejooks.
Pärast väljaheidete läbimist näevad patsiendid tualettpaberil või aluspesus sageli erksa punase vere jälgi. Pealegi väidavad paljud patsiendid, et nad kogevad nn märg pärak, mis on põhjustatud suures koguses lima väljutamisest.
- Pärakulõhe: uuringud
Pärakulõhe tuvastamine hõlmab sageli perianaalse piirkonna hoolikat uurimist ja puudutamist, et defekt visualiseerida. Tuleb teha pärasoole digitaalne uuring, kuid kui esineb pärakulõhe, on see patsiendile valulik ja murettekitav ning seda tehakse kõige sagedamini pärast esmase kohaliku ravi alustamist.
- Pärakulõhe: ravi
Pärakulõhe ravi hõlmab konservatiivse ja sümptomaatilise ravi ning äärmiselt tülikatel juhtudel ka kirurgilist ravi. Ägedad lõhed, erinevalt kroonilistest lõhedest, paranevad tavaliselt spontaanselt.
Ravi eesmärk on vähendada päraku sulgurlihaste lihaspingeid, mis peaks hõlbustama lõhe paranemist. Meditsiiniliste soovituste hulgas on:
- kõhukinnisuse ennetamine, kiudainerikas toitumine, aktiivne eluviis.
- väljaheite pehmendajate kasutamine.
- kohalike ravimite kasutamine, mis hõlmab anesteetikume, analgeetikume ja astringente, põletikuvastase toimega ravimeid, glükokortikosteroide.
- suposiitide kasutamine pärakukanali sisemise sulgurlihase ja salvi pinge vähendamiseks nitroglütseriini ja lidokaiiniga (nn keemiline sfinkterotoomia, valitud anaalse lõhenemismeetod).
- botuliinitoksiini süstimine anaalse sisemise sulgurlihase lihasesse, et vähendada selle pinget.
- kirurgiline ravi, mis seisneb lõhe lõikamises ja päraku sisemise sulgurlihase lõikamises. See võetakse kasutusele pikaajalise konservatiivse ravi korral, mis ei too oodatud tulemusi ega too patsiendile kergendust. Tuleb meeles pidada, et mis tahes kirurgiline ravi võib olla seotud tüsistuste, näiteks vedelate või tahkete väljaheidete ja gaaside uriinipidamatusega, mis esinevad umbes 10% -l protseduurile kvalifitseeritud patsientidest ja halvendavad märkimisväärselt inimese elukvaliteeti.
Päraku sügelus
Päraku sügelus on ebameeldiv ja häiriv seisund, mis võib tekkida mitmel põhjusel. Nende hulka kuuluvad peamiselt nahahaigused, allergia hügieenitoodetele või pesupesuvahendile, mükoos, ebapiisav kehahügieen, rasvumine, diabeet, allergiad, pärakuvähk, hemorroidoidhaigused ja parasiithaigused, millest kõige levinum, eriti lastel, on pinworm.
- Päraku sügelus: ravi
Ravi koosneb tavaliselt põhihaiguse ravi ja tülika sügeluse sümptomaatilisest ravist. Soovitatav on perineumi ja päraku põhjalik hügieen, samuti puuvillase õhulise aluspesu kandmine. Kauakestvaid nahakahjustusi, mida ei saa ravida, peaks hindama dermatoloog-spetsialist, kes otsustab edasise diagnoosimise ja ravi.
Rektaalne prolaps, rektaalne prolaps
Pärasoole prolaps on seisund, mille korral pärasoole limaskest on välja ulatunud väljaspool välist sulgurlihast.
Päraku prolaps esineb kõige sagedamini vaagnapõhja müofastsiaalse süsteemi pinge vähenemise tagajärjel.
Neid täheldatakse naistel pärast arvukaid loomulikke sünnitusi, inimesi, kes kurdavad kroonilist köha, samuti kroonilist kõhukinnisust ja väljaheidete raskusi. Veelgi enam, pärasoole prolapsi tekkimist soodustavad arvukad neuroloogilised haigused.
Rektaalse prolapsi sümptomid, millest patsiendid teatavad oma arstile, varieeruvad sõltuvalt haiguse tõsidusest. Esialgu langeb roojamise ajal päraku sulgurlihasest väljapoole ainult päraku limaskest. Selles etapis saab patsient seda ise eskortida.
Tõsine probleem algab siis, kui kogu pärasool kukub välja ja päraku ümber ilmub elav punane moodustis, mida ei saa käsitsi tühjendada.
Ainus meetod päraku ja pärasoole prolapsi raviks on operatsiooni läbiviimine, mis seisneb alumise pärasoole õmblemises ristluule.
Kondüloomid
Kondüloomid on pehmed, mitmekordsed kasvud suguelundite piirkonnas, perineumis ja pärakus, nahavärvilised (roosast pruunini).
Esialgu väikesed tüükad hõivavad aja jooksul üha rohkem pinda ja suurenevad, jõudes lõpuks lillkapsasarnase vormini.
Need põhjustavad elumugavuse vähenemist, valu ja sügelust päraku ümbruses, samuti raskusi hügieeni säilitamisel. Pidage meeles, et see on nakkushaigus, üks sugulisel teel levivatest haigustest, mis võib nakatada teisi inimesi, eriti teie seksuaalpartnerit.
Kondüloomid on eelsoodumus pärakuvähi tekkeks tulevikus, seetõttu on oluline regulaarselt muudatusi kontrollida eriarsti juures.
- Kondüloomid: põhjused
Kondüloomide ilmnemise põhjus on nakatumine inimese papilloomiviiruse (HPV) tüüpidesse 6 ja 11.
- Kondüloomid: ravi
On kondüloomide konservatiivset ja kirurgilist ravi. Teraapia algab ravimite kasutamisest, kuid kui see ei too patsiendile ja arstile rahuldavaid tulemusi, võib alustada invasiivset ravi.
Jäsemete kondüloomide eemaldamise kirurgiliste meetodite hulgas on laserravi, krüoteraapia, fotodünaamiline teraapia, samuti kuretaaži- ja elektrokirurgilised meetodid, mida tehakse tavaliselt operatsioonisaalis üld- või kohaliku tuimastuse all.
Hoolimata kondüloomide kirurgilisest eemaldamisest on suur haiguse kordumise oht ja vajadus uue protseduuri järele.
Päraku vähk
Anaalset vähki haigestub ühiskonnas 1 inimesel 100 000-st aastas, see moodustab umbes 2% kõigist kolorektaalsetest vähkidest. Seda esineb peamiselt üle 60-70-aastastel inimestel. vanus. Naised haigestuvad sagedamini, neli korda. HIV-nakkusega inimesed ja homoseksuaalid on rohkem eelsoodunud neoplastilise protsessi arengusse.
- Pärakuvähk: põhjused
Enamikul inimestel, kellel on diagnoositud pärakuvähk, on ka inimese papilloomiviirus ehk HPV (inimese papilloomiviirus), peamiselt tüüpide 16 ja 18, nakkus, päraku vähi tekkimise riskitegurite hulka kuuluvad ka päraku fistulid ja lõhed, samuti kondüloomid.
- Pärakuvähk: sümptomid
Kõige tavalisemad kaebused, millest patsiendid teatasid, on rektaalne verejooks, valu, sügelus, põletustunne, lina värvimine ja probleemid fekaalipidamatusega. Haiguse kaugelearenenud staadiumis võib neoplastiline kasvaja olla palpeeritav ja isegi anorektaalses piirkonnas nähtav.
- Pärakuvähk: ravi
Pärakuvähi ravi sõltub suuresti selle histoloogilisest struktuurist ja arenguastmest, milles see diagnoositi. Ulatuslik kohalik infiltratsioon ja metastaaside olemasolu aitavad palju halvemat ravitoimet.
- Pärakuvähk: prognoos
5-aastast elulemust täheldatakse ligikaudu 70% -l patsientidest, kellel diagnoosimise ajal puudusid metastaasid piirkondlikes lümfisõlmedes ega kauged metastaasid.