1 ml lahust sisaldab 20 mg metotreksaati (dinaatriumsoolana).
| Nimi | Pakendi sisu | Toimeaine | Hind 100% | Viimati muudetud |
| Ebetrexat | 4 amprine süstal. 1,5 ml, sol. šoki jaoks | Metotreksaat | 358,1 PLN | 2019-04-05 |
Tegevus
Tsütostaatikum antimetaboliitide rühmast, foolhappe antagonist. Metotreksaat toimib dihüdrofolaadi reduktaasi konkureeriva inhibeerimisega ja pärsib sellest tulenevalt DNA sünteesi. See on ka immunosupressiivne. Pärast subkutaanset, intramuskulaarset ja intravenoosset manustamist on metotreksaadi biosaadavus sarnane. Ligikaudu 50% metotreksaadist seondub plasmavalkudega. Jaotumisfaasis akumuleerub see peamiselt maksas, neerudes ja põrnas polüglutamaatide kujul, mis jäävad nendesse organitesse mitu nädalat või kuud. Väikestes annustes manustamisel tungib see kehavedelikesse minimaalsetes kogustes. Ligikaudu 10% sellest metaboliseerub maksas, peamine metaboliit on 7-hüdroksümetotreksaat. See eritub neerude kaudu, peamiselt muutumatul kujul. Ligikaudu 5-20% metotreksaadist ja 1-5% 7-hüdroksümetotreksaadist eritub sapiga. Metotreksaati on enterohepaatilises ringluses märkimisväärses koguses. Keskmine terminaalne T0,5 on 6-7 tundi ja sellel on märkimisväärne varieeruvus (3-17 tundi); T0,5 pikeneb nii neerukahjustusega kui ka pleuraefusiooni või astsiidiga patsientidel.
Annustamine
Reumatoidartriit (täiskasvanud). Manustada subkutaanselt, intramuskulaarselt või intravenoosselt (boolus). Soovitatav algannus on 7,5 mg üks kord nädalas. Sõltuvalt haiguse individuaalsest raskusastmest ja ravimitaluvusest võib algannust suurendada. Üldreeglina ärge kasutage rohkem kui 25 mg nädalas. Ravivastust võib oodata umbes 4–8 nädala pärast. Pärast soovitud efekti saavutamist tuleb annust järk-järgult vähendada madalaima võimaliku efektiivse säilitusannuseni. Juveniilse idiopaatilise artriidi polüartikulaarsed vormid (lapsed ja noorukid vanuses. Subkutaanselt või intramuskulaarselt. Soovitatav annus on 10-15 mg / m2 / nädalas. Tulekindlate juhtumite korral võib nädala annust suurendada 20 mg / m2 / nädalas. Ei soovitata alla aastaste laste jaoks. Raske psoriaas ja psoriaatiline artriit (täiskasvanud) Manustada subkutaanselt, intramuskulaarselt või intravenoosselt (boolus) Üks nädal enne ravi alustamist on soovitatav anda testannus 5 kuni 10 parenteraalset metotreksaati. mg, et hinnata idiosünkraatilisi kõrvaltoimeid. Soovitatav algannus on 7,5 mg üks kord nädalas. Annust tuleb järk-järgult suurendada. Üldiselt ei tohi annused ületada 25 mg nädalas. Erandjuhtudel võib suurem annus olla kliiniliselt põhjendatud, kuid maksimaalset annust 30 mg nädalas ei tohiks ületada. Ravivastust võib oodata umbes 2-6 nädala pärast. annust tuleb järk-järgult vähendada madalaima võimaliku efektiivse säilitusannuseni. Spetsiaalsed patsientide rühmad. Neerukahjustusega patsiendid: kreatiniini kliirens (CCr)> 50 ml / min: kasutage 100% vajalikust annusest; CCr 20-50 ml / min: kasutage 50% vajalikust annusest; 0,5 metotreksaadi CCr võib pikeneda kuni 4 korda, seetõttu võib mõnel juhul osutuda vajalikuks metotreksaadi annust vähendada või lõpetada.
Näidustused
Aktiivne reumatoidartriit täiskasvanud patsientidel. Tõsiselt aktiivse juveniilse idiopaatilise artriidi polüartikulaarsed vormid, kui ravi mittesteroidsete põletikuvastaste ravimitega on ebaõnnestunud. Raske, refraktaarne, invaliidistav psoriaas täiskasvanud patsientidel, kes ei ole piisavalt reageerinud muudele ravimeetoditele, nagu fototeraapia, fotokeemoteraapia (PUVA) ja retinoidid ning raske liigeste psoriaas (psoriaatiline artriit).
Vastunäidustused
Ülitundlikkus metotreksaadi või ravimi ükskõik millise abiaine suhtes. Raske maksakahjustus - seerumi bilirubiin> 5 mg / dl (85,5 µmol / l). Alkoholi kuritarvitamine. Raske neerukahjustus - kreatiniini kliirens 2 mg / dl. Anamneesis hematoloogilised haigused, nagu luuüdi hüpoplaasia, leukopeenia, trombotsütopeenia või kliiniliselt oluline aneemia. Immuunpuudulikkus. Rasked, ägedad või kroonilised infektsioonid, nagu tuberkuloos ja HIV-nakkus. Suu limaskesta põletik ja / või haavandid. Teadaolev aktiivne mao- ja / või kaksteistsõrmiksoole haavandtõbi. Samaaegne vaktsineerimine elusvaktsiinidega. Rasedus ja imetamine.
Ettevaatusabinõud
Metotreksaati tohib manustada ainult arst või tema järelevalve all, kellel on teadmisi ja kogemusi antimetaboliidi tsütotoksiliste ravimite kasutamisel. Ravi ajal metotreksaadiga on vaja lühikese aja tagant regulaarselt jälgida patsiendi seisundit, et avastada ravimi toksilisuse nähud ja hinnata neid võimalikult kiiresti. Enne ravi alustamist metotreksaadiga või ravi jätkamist pärast katkestamist tuleb läbi viia täielik vereanalüüs koos määrdumise ja trombotsüütide arvuga, maksaensüümid, seerumi bilirubiin ja albumiin, rindkere röntgenuuringud ja neerufunktsiooni testid ning rasedus tuleb välistada; kui see on kliiniliselt näidustatud, välistage tuberkuloos ja hepatiit. Ravi ajal - esimese 2 ravinädala jooksul kord nädalas, seejärel järgmise kuu jooksul iga 2 nädala tagant, seejärel järgmise 6 ravikuu jooksul vähemalt kord kuus ja seejärel vähemalt iga 3 kuu tagant, tuleb teha järgmised testid: suu ja kurgu uurimine limaskesta kahjustuste suhtes, täielik vereanalüüs koos määrdumise ja trombotsüütide arvuga, maksafunktsiooni testid, neerufunktsiooni testid (sealhulgas uriinianalüüs), võimalike kopsude düsfunktsioonide testid ja vajadusel vereanalüüsid sülitama. Eakatel ja annuse suurendamisel tuleks kaaluda sagedasemat kontrolli. Mis tahes märkimisväärne leukotsüütide või trombotsüütide arvu vähenemine nõuab ravi viivitamatut lõpetamist ja sobiva toetava ravi rakendamist. Patsiente tuleb soovitada teatada kõigist infektsiooni tekkele viitavatest sümptomitest. Vereanalüüsi ja trombotsüütide arvu eriline jälgimine nõuab patsiente, keda ravitakse samaaegselt teiste vereloomesüsteemile toksiliste ravimitega (nt leflunomiid). Luuüdi biopsia tuleb läbi viia pikaajalise ravi korral metotreksaadiga. Erilist tähelepanu tuleks pöörata hepatotoksilisuse varajastele tunnustele. Ravi ei tohi alustada või see tuleb kohe katkestada, kui enne metotreksaadiga ravi alustamist või ravi ajal täheldatakse maksafunktsiooni testide kõrvalekaldeid või biopsia materjali kõrvalekaldeid (need tuleks lahendada 2 nädala jooksul; siis võib kaaluda ravi jätkamist). Puuduvad tõendid selle kohta, et maksa biopsia oleks kasulik hepatotoksilisuse jälgimiseks reumaatiliste haiguste ravis. Psoriaasiga patsientidel on maksa biopsia vajadus enne ravi ja ravi ajal vaieldav. Edasised uuringud on vajalikud, et teha kindlaks, kas korduvad maksakatsed või III tüüpi kollageenpropeptiidi testid on hepatotoksilisuse määramiseks piisavalt tõhusad. Patsiendi individuaalne hindamine tuleb läbi viia, võttes arvesse riskitegurite olemasolu või puudumise erinevusi, näiteks: eelnev liigne alkoholitarbimine, maksaensüümide püsiv tõus, anamneesis maksahaigus, pärilikud maksahaigused, diabeet, rasvumine, varasem kokkupuude Hepatotoksilised ravimid või ained ning pikaajaline ravi metotreksaadiga või kumulatiivsete annuste kasutamine ≥ 1,5 g. Kui maksaensüümide aktiivsus püsib kõrge, kaaluge metotreksaadi annuse vähendamist või ravi katkestamist. Ravi ajal metotreksaadiga ei tohi teisi hepatotoksilisi ravimeid kasutada, välja arvatud juhul, kui see on hädavajalik (sellisel juhul tuleks alkoholi tarbimine katkestada või seda oluliselt vähendada ja maksaensüümide aktiivsust hoolikalt jälgida); see kehtib ka hematopoeetilisele süsteemile toksilise toimega ravimite samaaegse kasutamise kohta. Neerupuudulikkuse korral tuleb metotreksaadi annust vähendada. Kahtlustatav neerufunktsiooni häire (nt eakatel patsientidel) nõuab sagedasemat testimist, eriti kui metotreksaadiga kasutatakse samaaegselt muid ravimeid, mis mõjutavad selle eritumist, põhjustavad neerukahjustusi (nt mittesteroidsed põletikuvastased ravimid) või võivad olla hematopoeetilisele süsteemile kahjulikud. . Selliste riskitegurite olemasolul, nagu neerufunktsiooni häired (isegi piiripealsed), ei ole MSPVA-de samaaegne kasutamine soovitatav. Patsientidele tuleb soovitada teatada häirivatest hingamisteede sümptomitest, nagu püsiv köha või düspnoe. Kopsu sümptomitega patsientidel tuleb metotreksaadi kasutamine katkestada ja põhjalik uuring (sh rindkere röntgenograafia) nakkuse ja kasvajate välistamiseks. Kui kahtlustatakse, et kopsuhaiguse sümptomid on seotud metotreksaadi toimega, tuleb ravi kortikosteroididega alustada ja ravi metotreksaadiga ei tohi uuesti alustada. Kopsu sümptomitega patsientidel tuleks kaaluda ka oportunistlike infektsioonide, sealhulgas pneumotsüstoosi diagnoosimist. Eriti ettevaatlik peaks olema: kopsufunktsiooni kahjustusega patsientidel; varjatud krooniliste infektsioonide (nt vöötohatis, tuberkuloos, B- või C-hepatiit) korral, mis võib põhjustada haiguse süvenemist; patsientidel, kellel on vedeliku patoloogiline akumuleerumine kehaõõntesse (nt astsiidi või pleuraefusiooniga), on metotreksaadi pikaajalise eliminatsiooni tõttu (pleura- ja kõhukelmeefusioonide korral tuleb enne metotreksaadiga ravi alustamist teha drenaaž). Dehüdratsioonini viivad seisundid, nagu oksendamine, kõhulahtisus, stomatiit, võivad suurendada metotreksaadi kontsentratsiooni ja toksilisust; sellistel juhtudel tuleb ravi metotreksaadiga katkestada, kuni sümptomid taanduvad. Kõhulahtisus ja haavandiline stomatiit võivad olla metotreksaadi toksilisuse tunnused ja vajavad ravi katkestamist. Ravi tuleb lõpetada, kui tekib verine oksendamine, must väljaheide või veri väljaheites.Metotreksaadi väikestes annustes saavatel patsientidel võivad tekkida pahaloomulised lümfoomid; sel juhul tuleb ravi katkestada; kui lümfoomil ei esine spontaanse taandumise märke, on vajalik ravi tsütotoksiliste ravimitega. Kiirgusest põhjustatud dermatiit ja päikesepõletusest põhjustatud dermatiit (nn "meeldetuletusreaktsioon") võivad metotreksaadiga tagasi tulla. Psoriaasi nahakahjustused võivad UV-kiirgusega kiiritamisel ja metotreksaadi samaaegsel manustamisel süveneda. Metotreksaat võib vähendada reaktsiooni vaktsineerimisele ja võib häirida immunoloogiliste testide tulemusi. Ravi ajal võib kaaluda foolhappe või foolhappe lisamist vastavalt kehtivatele ravijuhistele. Tuleb meeles pidada, et vitamiinid või muud foolhapet, foolhapet või nende derivaate sisaldavad preparaadid võivad vähendada metotreksaadi efektiivsust. Vältige metotreksaadi kokkupuudet naha ja limaskestadega. Metotreksaati ei soovitata kasutada alla 3-aastastel lastel.
Soovimatu tegevus
Kõrvaltoimete esinemine ja intensiivsus sõltuvad ravimi annusest ja manustamise sagedusest, kuid tõsised kõrvaltoimed võivad ilmneda isegi metotreksaadi väikeste annuste korral. Väga sage: isutus, iiveldus, oksendamine, kõhuvalu, orofarüngeaalse limaskesta põletik ja haavandid (eriti esimese 24 ... 48 tunni jooksul pärast manustamist), maksaensüümide (ALAT, ASAT, leeliseline fosfataas) ja bilirubiini taseme tõus. Sage: leukopeenia, trombotsütopeenia, aneemia, peavalu, väsimus, unisus, paresteesia, interstitsiaalsest alveoliidist või kopsuefusioonist tingitud kopsutüsistused ja nende tüsistustega seotud surm (sõltumata metotreksaadiga ravitud annusest ja kestusest; kõige sagedasemad sümptomid on : üldine halb enesetunne, kuiv, ärritav köha, õhupuudus, mis puhkeseisundis muutub hingelduseks, valu rinnus, palavik), kõhulahtisus (eriti esimese 24–48 tunni jooksul pärast manustamist), lööve, erüteem, sügelus. Aeg-ajalt: vöötohatis, pahaloomuline lümfoom, pantsütopeenia, agranulotsütoos, vereloomehäired, allergilised reaktsioonid, anafülaktiline šokk, suhkurtõbi, depressioon, hemipleegia, vertiigo, segasus, krambid, leukoentsefalopaatia / entsefalopaatia (pärast parenteraalset manustamist) , kopsufibroos, pleuraefusioon, seedetrakti haavandid ja verejooksud, pankreatiit, steatoosi areng, maksafibroos ja tsirroos (esineb sageli hoolimata regulaarsest jälgimisest ja normaalsetest maksaensüümidest), seerumi albumiini taseme langus, urtikaaria, valgustundlikkus, suurenenud naha pigmentatsioon, juuste väljalangemine, haavade paranemishäired, reumaatiliste sõlmede suurenemine, psoriaatiliste kahjustuste valulikkus (metotreksaadiga ravi ajal võib UV-kiirgus võimendada psoriaasi kahjustusi), herpeedilised nahapuhangud, Stevensi-Johnsoni sündroom, toksiline epidermise nekrolüüs, liigesevalu, lihasvalu, osteoporoos, põie limaskesta põletik ja haavandumine (võib hõlmata hematuria), valulik urineerimine, tupe limaskesta põletik ja haavandid, süstekoha reaktsioonid - pärast intramuskulaarset süstimist (põletustunne) või koekahjustus, steriilse abstsessi moodustumine, rasvkoe kaotus). Harv: sepsis, megaloblastiline aneemia, meeleolu kõikumine, ajutised muutused tajus, halvatus, kõnehäired (sh düsartria ja afaasia), rasked nägemishäired, teadmata päritoluga raske düstoopia, hüpotensioon, trombemboolilised sündmused (sh arteriaalne ja veresoonte tromboos) veenipõletik, tromboflebiit, süvaveenitromboos, võrkkesta veresoonte tromboos, kopsuemboolia), farüngiit, apnoe, enteriit, tõrva väljaheide, igemepõletik, äge hepatiit ja hepatotoksilisus, küünte pigmentatsioonimuutuste ägenemine, küüneplaadi eraldumine , akne, ekhümoos, verejooks, multiformne erüteem, erütematoossed nahalööbed, ülekoormusest tingitud luumurrud, asoteemia, abort, oligospermia, menstruaaltsükli häired. Väga harva: herpes simplex viirusnakkus, hepatiit, raske müelosupressioon, aplastiline aneemia, hüpogammaglobulineemia, valu, jäsemete lihasnõrkus, düsgeusia (metallmaitse), äge aseptiline meningiit koos meningiidiga (halvatus, oksendamine), konjunktiviit, perikardiit, perikardi efusioon, perikardi tamponaad, Pneumocystis carinii kopsupõletik, krooniline obstruktiivne kopsuhaigus, bronhiaalastma, hematemees, äge maksanekroos, äge paronühhia, furunkuloos, telangiektaasia, proteinuuria, loote surm, spermatogeneesi häired , sugutungi kaotus, impotentsus, tupest väljumine, viljatus, palavik. Teadmata: oportunistlikud infektsioonid (võivad mõnel juhul lõppeda ka surmaga), surmaga lõppev sepsis, histoplasmoos ja krüptokokoos, nokardioos, levinud herpes simplex viirusnakkus, tsütomegaloviiruse infektsioonid, sealhulgas kopsupõletik, B-hepatiidi taasaktiveerimine, hepatiidi ägenemine C tüüp, lümfadenopaatia, lümfoproliferatiivsed haigused (osaliselt pöörduvad), eosinofiilia ja neutropeenia, immunosupressioon, palavik, allergiline vaskuliit, bulloosne verejooks, mitteinfektsioosne peritoniit, maksapuudulikkus, haavade paranemishäired. Kõrvaltoimed, mida tavaliselt täheldatakse metotreksaadi suuremate annuste kasutamisel onkoloogiliste näidustuste korral, on järgmised: aeg-ajalt: raske nefropaatia, neerupuudulikkus; väga harva: ebanormaalsed kolju aistingud, ajutine nägemise kaotus.
Rasedus ja imetamine
Metotreksaat on teratogeenne, põhjustab sünnidefekte ja / või raseduse katkemist. Metotreksaadi kasutamine raseduse ajal on vastunäidustatud. Enne ravi alustamist tuleb rasedus usaldusväärsete meetoditega, nt rasedustest teha, välistada. Patsiendid (naised ja mehed) peaksid metotreksaat-ravi ajal ja kuni 6 kuud pärast ravi lõpetamist kasutama tõhusat rasestumisvastast vahendit. Kuna metotreksaat võib olla genotoksiline, peaks enne ravi alustamist kõigile rasedust planeerivatele naistele olema kättesaadav geneetiline nõustamine. Mehed peaksid enne ravi küsima nõu sperma säilitamise kohta. Metotreksaat eritub rinnapiima ja võib kahjustada imetavat last, seetõttu on selle kasutamine rinnaga toitmise ajal vastunäidustatud.
Kommentaarid
1 annus ravimit sisaldab
Koostoimed
Mittesteroidsed põletikuvastased ravimid, sealhulgas salitsüülhape, vähendavad metotreksaadi tubulaarset sekretsiooni, suurendades selle toksilisust; Mittesteroidseid põletikuvastaseid ravimeid võib kasutada reumatoidartriidi ravimisel metotreksaadi väikeste annustega, kuid ainult range meditsiinilise järelevalve all. Metotreksaadi hepatotoksilist toimet võimendavad muud maksale ja vereloome süsteemile potentsiaalselt kahjulikud ravimid (s.o leflunomiid, asatiopriin, sulfasalasiin ja retinoidid) ning regulaarne alkoholi tarvitamine. Ravi ajal metotreksaadiga tuleb alkoholi vältida. Metotreksaadi hematotoksilisust süvendavad ravimid, millel on toksiline toime hematopoeetilisele süsteemile (nt metamisool). Kombineeritud ravi metotreksaadi ja leflunomiidiga võib suurendada pantsütopeenia riski. Metotreksaat suurendab merkaptopuriinide sisaldust veres, seetõttu võib kombineeritud ravi vajada nende ravimite annuse kohandamist. Krambivastased ravimid vähendavad metotreksaadi hulka veres. Metotreksaat pikendab 5-fluorouratsiili T0,5. Salitsülaadid, fenüülbutasoon, fenütoiin, barbituraadid, rahustid, suukaudsed rasestumisvastased vahendid, tetratsükliinid, aminofenasooni derivaadid, sulfoonamiidid ja p-aminobensoehape tõrjuvad metotreksaati plasmavalkudega seondumiskohtadelt, suurendades seeläbi selle biosaadavust (annuse kaudne suurenemine). Probenetsiid ja nõrgad orgaanilised happed võivad vähendada metotreksaadi tubulaarset sekretsiooni, suurendades kaudselt ka annust. Penitsilliinid, glükopeptiidid, sulfoonamiidid, tsiprofloksatsiin ja tsefalotiin võivad vähendada metotreksaadi renaalset kliirensit, suurendada selle taset veres ja suurendada toksilisust. Suukaudsed antibiootikumid, nagu tetratsükliinid, klooramfenikool ja laia toimespektriga mitteimenduvad antibiootikumid, võivad piirata metotreksaadi imendumist soolestikus või häirida enterohepaatilist vereringet, hävitades soolefloorat või pidurdades bakterite metaboolset aktiivsust. Sulfoonamiidid, trimetoprim koos sulfametoksasooliga, klooramfenikool ja pürimetamiin võivad suurendada metotreksaadi müelotoksilisust. Folaadipuudust põhjustavad ravimid, nt sulfoonamiidid, trimetoprim koos sulfametoksasooliga, võivad suurendada metotreksaadi toksilist toimet (eriti vajalik on olla folaadipuudusega patsientide puhul). Teisest küljest võivad foolhapet sisaldavad ravimid või foolhappe või selle derivaatidega vitamiinipreparaadid vähendada metotreksaadi efektiivsust. Metotreksaadi ja teiste reumavastaste ravimite, nt kullasool, penitsillamiin, hüdroksüklorokviin, sulfasalasiin, asatiopriin, tsüklosporiin, samaaegne kasutamine ei suurenda metotreksaadi toksilisust. Kombineeritud ravi metotreksaadi ja sulfasalasiiniga võib suurendada metotreksaadi efektiivsust, inhibeerides sulfasalasiini poolt indutseeritud foolhappe sünteesi ja suurendades seeläbi toksiliste mõjude riski, kuid seda on täheldatud ainult üksikutel patsientidel vähestes kliinilistes uuringutes. Metotreksaadi ja omeprasooli samaaegne manustamine aeglustab metotreksaadi eliminatsiooni neerude kaudu. Ühel juhul põhjustas metotreksaadi ja pantoprasooli samaaegne kasutamine 7-hüdroksümetotreksaadi (üks metotreksaadi metaboliitidest) eritumist neerudes, millega kaasnes müalgia ja külmavärinad. Metotreksaat võib vähendada teofülliini kliirensit - selle kombinatsioonravi ajal tuleb jälgida teofülliini taset veres. Metotreksaadiga ravi ajal vältige liigset kofeiini või teofülliini sisaldavate jookide (kohv, kofeiiniga joogid, must tee) tarbimist, kuna metotreksaadi ja metüülksantiinide võimaliku koostoime tõttu adenosiini retseptori tasemel võib metotreksaadi efektiivsus väheneda. Metotreksaati tuleb immunomoduleerivate ravimitega kasutada ettevaatusega, eriti ortopeediliste operatsioonide korral, kui nakkusoht on suur. Tänu oma võimalikule toimele immuunsüsteemile võib metotreksaat vähendada vaktsineerimise efektiivsust ja põhjustada immuunvastuse hindamiseks testide valesid tulemusi (immunoloogilised protseduurid, mis registreerivad immuunvastust). Elusvaktsiinid on metotreksaadiga ravi ajal vastunäidustatud. Radioteraapia ravi ajal metotreksaadiga võib suurendada pehmete kudede või luude nekroosi riski. Metotreksaadi eritumine võib teiste tsütostaatikumidega kombineeritult edasi lükata. Kolestüramiin võib maksa tsirkulatsiooni häirimise kaudu tõhustada metotreksaadi mitte-neerulist eliminatsiooni. Lämmastikoksiidi anesteetikumid suurendavad metotreksaadi toimet foolhappe metabolismile ning põhjustavad ettearvamatu intensiivsusega luuüdi funktsiooni tugevat pärssimist ja suu limaskesta põletikku; seda toimet saab vähendada kaltsiumfolinaadi manustamisega.
Hind
Ebetrexat, hind 100% PLN 358,1
Preparaat sisaldab ainet: metotreksaat
Kompenseeritud ravim: JAH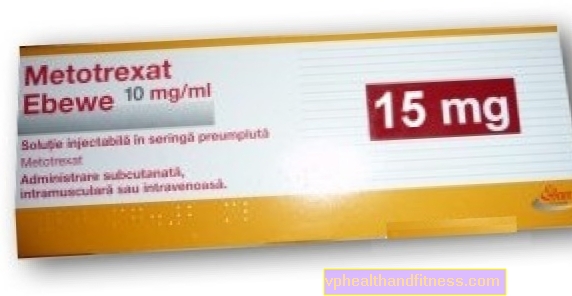









-budowa-i-funkcje.jpg)