1 tablett pow. sisaldab 2 mg tsüproteroonatsetaati ja 0,035 mg etinüülöstradiooli. Preparaat sisaldab laktoosi ja sahharoosi.
| Nimi | Pakendi sisu | Toimeaine | Hind 100% | Viimati muudetud |
| OC-35 | 3 x 21 tk, laud pow. | Tsüproteroonatsetaat, Etinüülöstradiool | 33,02 PLN | 2019-04-05 |
Tegevus
Kombineeritud preparaat, mis sisaldab etinüülöstradiooli - östrogeeni ja tsüproteroonatsetaati - antiandrogeensete omadustega gestageeni. Tsüproteroonatsetaat blokeerib konkureerivalt androgeenide seondumise sihtorganite retseptoritega ja pärsib kaudselt munasarjade ja neerupealiste androgeenide tootmist. Selle toime kliiniline toime on liigse androgeense aktiivsuse - akne sümptomite kadumine (umbes 4 tsükli järel), seborröa normaliseerumine, näokarvade kadumine ja juuste väljalangemise vähendamine meeste kiilaspäisuse korral (saavutatakse pärast 6-10 tsüklit) - kõrvaldamine. Lisaks antiandrogeensele toimele on tsüproteroonatsetaadil ka progestageenne toime. Seda tuleks kasutada koos etinüülöstradiooliga, kuna ainult tsüproteroonatsetaat võib põhjustada tsüklihäireid. Etinüülöstradiool on sünteetiline östradiooli derivaat, mida kasutatakse kõigi hormoonihäirete korral, mille korral on näidustatud ravi naissuguhormooniga. Pärast suukaudset manustamist imendub tsüproteroonatsetaat täielikult laias annuste vahemikus. Tsüproteroonatsetaadi maksimaalne plasmakontsentratsioon saabub 1,6 tundi pärast manustamist. Seejärel väheneb selle kontsentratsioon kahes faasis, milles T0,5 on 0,8 ja 2,3 päeva. Tsüproteroonatsetaat metaboliseeritakse erinevate ainevahetusradade kaudu. Peamine metaboliit plasmas on 15β-hüdroksüülderivaat.Tsüproteroonatsetaadil on afiinsus rasvkoes ja see akumuleerub ning seejärel vabaneb järk-järgult. Pärast maksa ainevahetust eritub see täielikult: 1/3 uriiniga ja 2/3 väljaheitega peamiselt metaboliitidena. Tsüproteroonatsetaat seondub peaaegu täielikult plasma albumiiniga (umbes 3,5–4% koguannusest jääb seondumata). Kuna valkudega seondumine on mittespetsiifiline, ei mõjuta steroidhormooni siduva globuliini kontsentratsiooni muutused tsüproteroonatsetaadi farmakokineetikat. Ravim koguneb ravitsükli jooksul. Püsiv seisund saavutatakse umbes 16 päeva pärast. Pikaajalisel kasutamisel koguneb tsüproteroonatsetaat ravikuuri jooksul 2 korda. Etinüülöstradiool imendub seedetraktist kiiresti ja täielikult ja metaboliseerub väga aeglaselt. Pärast annuse manustamist saab etinüülöstradiooli maksimaalne kontsentratsioon plasmas 1,7 tunni pärast. Etinüülöstradiooli kontsentratsioon plasmas väheneb kahes faasis, milles T0,5 on vastavalt 1-2 tundi ja 20 tundi. Etinüülöstradiool on tugevalt, kuid mitte spetsiifiliselt seotud. plasma albumiiniga. Okei. 2% jääb vabaks. Jätkuval kasutamisel indutseerib etinüülöstradiool steroidi siduva globuliini ja kortikosteroidi siduva globuliini maksa sünteesi.
Annustamine
Suukaudselt: 1 tablett pow. iga päev, samal kellaajal, 21 päeva. Seejärel enne järgmise paki alustamist 7-päevane paus. Sümptomite leevendamiseks kuluv aeg on vähemalt 3 kuud. Ravi jätkamise vajadust peaks raviarst perioodiliselt uuesti hindama. - Vastavalt 2013. aasta juuli ohutussõnumile. Ettevalmistuse esmakordne võtmine. Ettevalmistust alustatakse esmakordselt menstruatsiooni esimesel päeval - see tagab kaitse soovimatu raseduse eest juba esimesel ravitsüklil. Esimese tableti võtmisel tsükli 5. päeval peate kasutama täiendavaid rasestumisvastaseid vahendeid või mitte olema seksuaalvahekorras kogu esimese tsükli vältel. See tsükkel võib olla viljakas (võimalik ovulatsioon ebapiisava, liiga hilja - alates 5. päevast - suguhormoonide sekretsiooni kontrollimise tõttu). 21 päeva pärast on enne järgmise pakendi alustamist 7-päevane paus preparaadi kasutamisel. Katkestusperioodil peaks tekkima menstruaaltsükli verejooks. Sõltumata sellest, kas see on läbi, on 7 päeva pärast vaja võtta järgmise tableti esimene tablett. Kui olete varem võtnud mõnda muud rasestumisvastast vahendit. Preparaadi võtmist tuleb alustada järgmisel päeval pärast 7-päevast pausi, mis tuleneb praeguse preparaadi kasutamise ajakavast, või järgmisel päeval pärast viimase passiivse tableti (ilma hormoonideta) võtmist praegusest pakendist (patsiendil tuleb soovitada kahtluse korral küsida arsti või apteekrilt). Kui olete varem kasutanud minipille (ühekomponendilisi tablette). Võite minipillide võtmise igal päeval lõpetada ja samal ajal ravimit võtta. Patsient peaks kasutama muid rasestumisvastaseid meetodeid, kui ta on esimese 7 päeva jooksul pärast preparaadi võtmist seksuaalvahekorras. Kui olete varem kasutanud rasestumisvastaseid süste, implantaati või gestageeni vabastavat spiraali. Preparaati peaksite alustama järgmisel süstimise päeval või implantaadi või spiraali eemaldamise päeval. Kui patsiendil on esimese seitsme päeva jooksul pärast preparaadi võtmist seksuaalvahekorras, tuleb samaaegselt kasutada muid rasestumisvastaseid meetodeid. Preparaadi võtmine pärast sünnitust või looduslikku või kunstlikku raseduse katkemist. Preparaadi kasutamist tuleks alustada 21–28 päeva pärast sünnitust. Patsientidel, kes olid enne preparaadi manustamist olnud vahekorras, ei tohi preparaati manustada enne esimest loomulikku menstruatsiooni, et veenduda, et patsient pole rase. Preparaadi võtmise esimese 7 päeva jooksul tuleb kasutada täiendavaid rasestumisvastaseid meetodeid. Ärge kasutage preparaati imetamise ajal. Unustatud tablettide haldamine. Kui vahelejäänud tablett võetakse 12 tunni jooksul, säilib ravimi efektiivsus. Võtke tablett niipea kui võimalik ja võtke järgmine tavalisel ajal. Kui kulunud aeg on üle 12 tunni, võib ravimi efektiivsus väheneda. Seetõttu on soovitatav kasutada täiendavaid rasestumisvastaseid meetodeid 7 päeva järjest (7 järjestikuse tableti võtmise aeg). Kui patsient on tabletid unustanud ja esimese tabletivaba intervalli jooksul pole oodatavat verejooksu tekkinud, tuleb kaaluda raseduse võimalust. 1. nädala unustatud tablett. Võtke unustatud tablett niipea, kui see teile meenub, isegi kui see tähendab, et võtate kaks tabletti korraga ja võtate järgmise korraga. Järgmise 7 päeva jooksul tuleks kasutada täiendavaid rasestumisvastaseid meetodeid. Kui olete tableti unustamisele eelnenud nädalal seksinud, on raseduse oht. 2. nädala unustatud tablett Võtke unustatud tablett niipea kui see teile meenub, isegi kui see tähendab, et võtate kaks tabletti korraga ja võtate järgmise korraga. Preparaadi rasestumisvastane efektiivsus säilib ja täiendavaid rasestumisvastaseid vahendeid pole vaja. Kadunud tablett 3. nädalal Patsient peaks valima ühe järgmistest võimalustest: 1. Naine peaks unustatud tableti võtma võimalikult kiiresti ja järgmise tavapärasel ajal, isegi kui see tähendab kahe tableti võtmist korraga. Järgmisest pakendist tablettide võtmist tuleb alustada kohe pärast praeguse pakendi valmimist, st ilma 7-päevase pausita preparaadi võtmisel. Verejooks tekib pärast teise pakendi lõppu, kuid tablettide võtmise päevadel võib teil tekkida määrimist või kerget verejooksu. 2. Patsient ei tohi enam võtta tablette praegusest pakendist, teha 7-päevase või vähem pausi (peate lisama ka päeva, mil tablett jäi vahele) ja jätkata seejärel järgmise pakendiga. Kui patsient on tabletid unustanud ja esimese tabletivaba intervalli jooksul pole oodatavat verejooksu tekkinud, tuleb kaaluda raseduse võimalust. Nõuanded oksendamise või ägeda kõhulahtisuse korral. Oksendamise või raske kõhulahtisuse korral ei pruugi toimeained täielikult imenduda. Kui oksendamine või tugev kõhulahtisus tekib 3-4 tunni jooksul pärast tableti võtmist, tuleb tablettide võtmata jätmisel järgida ülaltoodud nõuandeid. Menetlus menstruatsiooniverejooksu tekkimise edasilükkamise kavatsuse korral. Verejooks võib edasi lükata, kui pärast praeguse pakendi lõppu hakkate järgmisest tablette võtma ilma 7-päevase pausita. Tablette võib võtta isegi kuni pakend on otsas. Järgmise pakendi kasutamisel võib tekkida verejooksu või määrimist. Järgmine pakendamine peaks algama pärast 7-päevast pausi. Menetlus menstruatsiooniverejooksu päeva muutmise kavatsuse korral. Verejooksu edasilükkamiseks mõnele teisele nädalapäevale kui teie annustamisskeemi järgi lühendage järgmist tabletivaba intervalli nende päevade arvu võrra, mille võrra soovite verejooksu edasi lükata. Mida lühem on tablettivaba intervall, seda suurem on oht, et võõrutusveritsust ei toimu. Järgmise pakendiga võib tekkida kerge verejooks või määrimine. Tekib ootamatu verejooks. Kasutamise esimestel kuudel võib tekkida ebaregulaarne tupeverejooks (määrimine või menstruatsiooniverejooks). Sellest hoolimata peaksite jätkama tablettide võtmist. Ebaregulaarne tupeverejooks peatub tavaliselt pärast 3 ravitsüklit. Kui verejooks jätkub, muutub raskeks või kordub, peate sellest teatama oma arstile. Verejooksu ei esine. Kui olete võtnud kõik tabletid õigel ajal, teil pole olnud tõsist kõhulahtisust ega oksendamist või võtate muid ravimeid, on rasestumise tõenäosus väike. Ta peaks jätkama ettevalmistuste tegemist. Kui te järgmise kahe kuu jooksul ei veritse, võite olla rase. Patsient peaks viivitamatult pöörduma arsti poole. Järgmist pakendit ei tohi alustada enne, kui on kinnitatud, et patsient pole rase.
Näidustused
Mõõduka kuni raske akne (koos seborröaga või ilma), mis on seotud androgeenitundlikkuse ja / või hirsutismiga fertiilses eas naistel. Preparaati tuleks akne ravis kasutada ainult siis, kui lokaalne ravi ja süsteemne antibiootikumravi on ebaõnnestunud. Kuna preparaat on ka hormonaalne rasestumisvastane vahend, ei tohiks seda kasutada koos teiste hormonaalsete rasestumisvastaste vahenditega.
Vastunäidustused
Ülitundlikkus toimeainete või ravimi ükskõik millise abiaine suhtes. Samaaegne kasutamine teise rasestumisvastase vahendiga. Praegune või varasem veenitromboos (süvaveenitromboos, kopsuemboolia). Praegune või varasem arteriaalne tromboos (nt müokardiinfarkt) või prodromaalsed sümptomid (nt stenokardia ja mööduv isheemiline atakk). Praegune või varasem insult. Tõsise või mitme venoosse või arteriaalse tromboosi riskifaktori olemasolu, näiteks: veresoonte tüsistustega suhkurtõbi, raske arteriaalne hüpertensioon, raske düslipoproteineemia. Pärilik või omandatud eelsoodumus venoosse või arteriaalse tromboosi tekkeks, nt resistentsus aktiivse valgu C (APC) suhtes, antitrombiin III defitsiit, valgu C defitsiit, valgu S defitsiit, hüperhomotsüsteineemia ja antifosfolipiidsed antikehad (antikardiolipiini antikehad, luupuse antikoagulant). Anamneesis migreen koos fokaalsete neuroloogiliste sümptomitega. Teadaolev või kahtlustatav rinnanäärme, reproduktiivorganite või muu hormoonist sõltuv vähk, mis on olemas või on varem olnud Seletamatu tupeverejooks. Senine või praegune raske maksapuudulikkus seni, kuni maksafunktsiooni näitajad ei ole normaliseerunud. Maksakasvajate praegune või anamneesis (healoomuline või pahaloomuline). Olemasolev või varem esinenud pankreatiit koos triglütseriidide sisalduse tõusuga. Rasedus või raseduskahtlus. Imetamine. Preparaati meestel ei kasutata.
Ettevaatusabinõud
Preparaadil on sarnane koostis suukaudsete rasestumisvastaste vahenditega. Sümptomite leevendamiseks kuluv aeg on vähemalt 3 kuud - raviarst peab perioodiliselt üle vaatama ravi jätkamise vajaduse. Preparaadi kasutamisel tuleb olla eriti ettevaatlik, kui patsiendil on: diabeet, ülekaalulisus, kõrge vererõhk, südameklapi südamehaigus või südamerütmihäired, pinnaveenide põletik, veenilaiendid, migreenihood, epilepsia, tromboos, südameatakk või insult lähisugulastel, maksa- või sapipõie haigus, süsteemne erütematoosluupus (SLE), naha värvimuutus (kollakaspruun pigmentatsioon, mida nimetatakse kloasmaks), kolesterooli või triglütseriidide taseme tõus veres, Crohni tõbi või haavandiline koliit. Kui mõni neist sümptomitest ilmneb ja kui hirsutismi sümptomid ilmnevad või süvenevad, pöörduge palun oma arsti poole. Kui esineb mõni allpool loetletud seisunditest või riskiteguritest, tuleb iga naise puhul kaaluda preparaadi kasutamise eeliseid ja riske ning arutada naisega, enne kui naine otsustab preparaati kasutama hakata. Mis tahes ülalnimetatud seisundi või riskiteguri halvenemise, ägenemise või esmakordse ilmnemise korral peaks naine pöörduma oma arsti poole, kes otsustab, kas on vaja lõpetada preparaadi võtmine. Preparaadi kasutamist seostatakse venoosse trombemboolia (VTE) suurenenud riskiga. VTE liigne risk on kõrgeim esimesel kasutamisaastal naistel, kes hakkavad seda esimest korda kasutama, ja kui suukaudseid rasestumisvastaseid vahendeid taaskäivitatakse või muudetakse pärast vähemalt ühe kuu pikkust tabletivaba pausi. Venoosne trombemboolia võib surmaga lõppeda 1-2% -l. Epidemioloogilised uuringud on näidanud, et VTE risk on preparaadi kasutajatel 1,5–2 korda suurem kui levonorgestreeli sisaldavate KSK-de kasutajatel ja et risk võib olla võrreldav desogestreeli, gestodeeni või drospirenoon. Preparaati kasutavate patsientide rühma võivad kuuluda patsiendid, kellel on oma olemuselt suurem kardiovaskulaarsete haiguste, näiteks polütsüstiliste munasarjade sündroomiga seotud risk. Epidemioloogilised uuringud on näidanud ka seost hormonaalsete rasestumisvastaste vahendite kasutamise ja arteriaalse trombemboolia (müokardiinfarkt, mööduv isheemiline atakk) suurenenud riski vahel. Eriti harva on rasestumisvastaste vahendite kasutajatel teatatud teiste veresoonte, näiteks maksa-, mesenteriaalsete, neeru-, aju- või võrkkesta veenide ja arterite tromboosist. Venoosse trombemboolia tekkimise riski suurendavad tegurid on: vanus; suitsetamine (risk suureneb lisaks suitsetatud sigarettide arvu suurenemisega ja vanusega, eriti üle 35-aastastel naistel, kellel soovitatakse tungivalt suitsetamisest loobuda, kui nad kavatsevad preparaati kasutada); positiivne perekonna ajalugu (s.o venoosse trombemboolia esinemine õdede-vendade või vanemate juures suhteliselt noorelt) - kui kahtlustatakse geneetilist eelsoodumust, tuleks naine enne rasestumisvastase vahendi kasutamise otsustamist suunata spetsialisti konsultatsioonile; pikaajaline immobilisatsioon, ulatuslik operatsioon, mis tahes alajäsemete operatsioon või tõsine trauma - ülaltoodud olukordades on soovitatav lõpetada preparaadi kasutamine (vähemalt 4 nädalat enne kavandatud operatsiooni) ja jätkata preparaadi võtmist alles 2 nädalat pärast taastumiseks tuleb kaaluda antikoagulantravi, välja arvatud juhul, kui preparaadi kasutamine varakult katkestatakse; rasvumine (kehakaalu indeks üle 30 kg / m2). Arteriaalse trombemboolia või insuldi riski suurendavad tegurid on: vanus; suitsetamine (risk suureneb lisaks suitsetatud sigarettide arvu suurenemisega ja vanusega, eriti üle 35-aastastel naistel, kellel soovitatakse tungivalt suitsetamisest loobuda, kui nad kavatsevad preparaati kasutada); düslipoproteineemia; rasvumine (kehakaalu indeksüle 30 kg / m2); hüpertensioon; migreen; südameklapi haigus; kodade virvendus; positiivne perekonna ajalugu (arteriaalsete trombootiliste häirete esinemine õdede-vendade või vanemate juures suhteliselt noorelt) - kui kahtlustatakse geneetilist eelsoodumust, tuleks naine enne rasestumisvastase vahendi kasutamise otsustamist pöörduda spetsialisti poole konsultatsioonile. Muude kardiovaskulaarsete kõrvaltoimetega seotud haigusseisundite hulka kuuluvad suhkurtõbi, süsteemne erütematoosne luupus, hemolüütiline ureemiline sündroom, krooniline põletikuline soolehaigus (nt Crohni tõbi või haavandiline koliit) ja sirprakuline aneemia. Tuleb arvestada trombemboolia suurenenud riskiga sünnitusjärgus. Migreeni sageduse või raskusastme suurendamine preparaadi kasutamise ajal (mis võib ennustada tserebrovaskulaarse õnnetuse esinemist) võib olla põhjuseks selle kasutamise viivitamatu katkestamine. Veenilaiendite ja pindmise tromboflebiidi rollis VTE-s puudub üksmeel. Tromboosi sümptomite ilmnemisel tuleb eriti rõhutada seda ravimit kasutavatel naistel, et nad pöörduksid oma arsti poole. Tromboosi kahtluse või kinnituse korral tuleb ravi katkestada. Antikoagulantide (kumariini derivaadid) teratogeense toime tõttu tuleks alustada sobivat rasestumisvastast meetodit. Epidemioloogilised uuringud on teatanud emakakaelavähi riski suurenemisest suukaudsete kontratseptiivide pikaajalisel kasutamisel. Kuid risk ei pruugi olla otseselt seotud nende preparaatide kasutamisega, vaid võib olla tingitud konkreetsest seksuaalkäitumisest või muudest teguritest, näiteks papilloomiviiruse (HPV) nakkusest. Epidemioloogilised uuringud on näidanud, et hormonaalsete rasestumisvastaste vahendite kasutajatel on rinnavähi tekke suhteline risk veidi suurenenud. 10 aasta jooksul pärast hormonaalsete rasestumisvastaste ravimite kasutamise lõpetamist kaob risk järk-järgult. Kui ilmnevad ülakõhu rasked kaebused, maksa suurenemine või kõhuõõnesisese verejooksu nähud, tuleks diferentseerimisel arvestada maksakasvaja võimalusega. Preparaadi efektiivsus võib väheneda tablettide võtmata jätmise, seedetrakti häirete või teiste ravimite samaaegse kasutamise korral. Ebaregulaarse verejooksu korral on nende esinemise põhjuse õige hindamine võimalik alles pärast keha kohanemisperioodi, mis kestab umbes 3 tsüklit. Kui ebaregulaarne verejooks ilmneb või püsib pärast varasemaid regulaarseid tsükleid, tuleks kaaluda mittehormoonidega seotud põhjuseid ja teha pahaloomulise kasvaja diagnoosimiseks või raseduse määramiseks asjakohased diagnostilised testid (vajadusel koos emakaõõne kuretaažiga). Tablettivaba intervalli ajal ei pruugi mõnel naisel verejooksu tühistada. Preparaat sisaldab sahharoosi - seda ei tohiks kasutada harvaesineva päriliku fruktoositalumatuse, sahharoosi-isomaltaasi puudulikkuse või glükoosi-galaktoosi malabsorptsiooni korral. Preparaat sisaldab laktoosi - seda ei tohi kasutada patsientidel, kellel on harvaesinev pärilik galaktoositalumatus, laktaasipuudulikkus või glükoosi-galaktoosi malabsorptsioon.
Soovimatu tegevus
Preparaadi kasutamist seostatakse trombemboolia suurenenud riskiga (sagedus - harva). Tõsised kõrvaltoimed: venoosne trombemboolia; arteriaalsed trombemboolilised häired; hormoonist sõltuvad kasvajad; maksahaigus; süsteemne erütematoosluupus (SLE); korea. Kergemad kõrvaltoimed, mis esinevad peamiselt preparaadi võtmise esimestel kuudel: kontaktläätsede kasutamisel silmavalu; iiveldus ja ebamugavustunne maos; kehakaalu muutus; peavalud; muutused sugutungis, depressioon; määrimine või verejooks tsükli keskel; lööve, sügelus, mükoos, nahamuutused, juuste väljalangemine; valu rinnus.
Rasedus ja imetamine
Preparaat on raseduse kahtluse korral ja rinnaga toitmise ajal vastunäidustatud. Kui kasutamise ajal avastatakse rasedus, tuleb preparaat koheselt tühistada.
Kommentaarid
Enne preparaadiga ravi alustamist või pärast selle kasutamise pausi on vaja läbi viia põhjalik haiguslugu ja uuring, et tuvastada vastunäidustusi kasutamiseks ja võtta arvesse hoiatusi. Korrapäraselt tuleks läbi viia perioodilisi tervisekontrolle. Uuringute sageduse ja tüübi määrab arst iga patsiendi jaoks eraldi, kuid tuleb jälgida vererõhku, rindade seisundit, kõhu- ja vaagnaelundeid, sealhulgas tsütoloogilisi uuringuid.
Koostoimed
Ravimid, mis võivad vähendada suukaudsete rasestumisvastaste vahendite efektiivsust: ravimid, mis võivad vähendada östrogeenide enterohepaatilist ringlust ja alandada etinüülöstradiooli kontsentratsiooni, nt penitsilliin ja tetratsükliinantibiootikumid (ampitsilliin, rifampitsiin, griseofulviin); maksaensüümide indutseerijad, sealhulgas ritonaviir - HIV-infektsiooniravim, mõned epilepsia ravimid (nt primidoon, hüdantoiin, fenütoiin, barbituraadid, karbamasepiin, okskarbamasepiin, topiramaat, felbamaat), naistepuna sisaldavaid taimseid preparaate - te ei tohiks kasutage ravimiga ravi ajal naistepuna sisaldavaid taimseid preparaate. Kui ülalnimetatud ravimeid kasutatakse samaaegselt suukaudsete rasestumisvastaste vahenditega mitte kauem kui nädal, tuleb kasutada nii rasestumisvastaseid vahendeid kui ka nende võtmise ajal ja 7 päeva jooksul pärast ravi lõpetamist. Naised, keda ravitakse samaaegselt rifampitsiiniga või teiste maksaensüümide indutseerijatega, peaksid antibiootikumi võtmise ajal ja 28 päeva jooksul pärast selle lõpetamist kasutama täiendavaid rasestumisvastaseid vahendeid.
Hind
OC-35, hind 100% PLN 33,02
Preparaat sisaldab ainet: tsüproteroonatsetaat, etinüülöstradiool
Kompenseeritud ravim: JAH









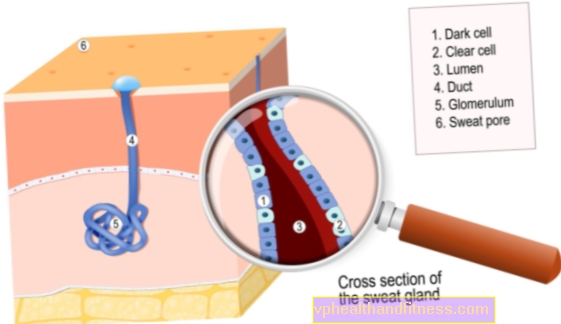







-porada-eksperta.jpg)